EPS ، ابلیشن و باتریهای قلب
بخش الکتروفیزیولوژی و پیس میکر
این بخش به لحاظ تجهیزات پزشکی در **خاور میانه منحصر به فرد** بوده و به عنوان **پیشرفته ترین مرکز تشخیص و درمان آریتمیهای قلبی** در خاور میانه، آمادگی ارائه خدمات متنوع تشخیصی و درمانی در سطح بالای کیفی به بیماران عزیز را دارا میباشد.
این بخش با حضور **متخصصین الکتروفیزیولوژیست مجرب**، یکی از **قطبهای علمی کشور** به شمار میرود.
اقدامات بخش:
این بخش با **چهار اتاق کت لب الکتروفیزیولوژی مجزا**، سالانه بیش از **1990 مورد عملیات درمانی پیچیده** را انجام داده.
علاوه بر آن دارای دو اطاق غیر تهاجمی است که سالانه بیش از **6200 مورد عملیات تشخیصی** را در خصوص Holter Monitoring، تست Signal Average، پروگرام و آنالیز پیس میکر و ICD انجام داده.
خدمات ارائه شده:
- مطالعات الکتروفیزیولوژی (EPS)
- ابلیشن، AF ابلیشن و کرایو ابلیشن، VT ابلیشن
- 3D mapping
- تعبیه انواع CRT و پیس میکرهای موقت، دائمی و چند حفرهای
- انجام Holter Monitoring
- سیگنال اوریج
- انجام تست سنکوپ
مطالعات الکتروفیزیولوژی
مطالعات الکتروفیزیولوژی بررسیهایی هستند که با استفاده از **کاتترگذاری**، پزشک را قادر به ارسال **ایمپالسهای الکتریکی کنترل شده** به درون قلب مینمایند و به این وسیله تعیین میشود که مشکل در کجای قلب قراردارد و چگونه باید اصلاح شود.
پزشک یک کاتتر قلبی را وارد بدن میکند و سپس نوعی الکترود را به داخل حفرات قلب بیمار میفرستد. این الکترود، ایمپالس را به قلب بیمار میفرستد و آن را با سرعتهای مختلف به تپش در میآورد تا نقشه دستگاه هدایت الکتریکی قلب و واکنش آن را ترسیم نماید.
تست بالا بردن میز (Tilt-table test)
در این بررسی میزی که روی آن دراز میکشید ممکن است **عمودی** شود تا شما را در موقعیت خاصی نگه دارد. این بررسی معمولا در افرادی انجام میشود که **سبکی سر بدون علت مشخص** دارند.
خطرات موجود در مطالعات الکتروفیزیولوژی شامل همان خطرات عمل کاتترگذاری هستند. محلی که در آن این بررسیها انجام میشوند، باید مجهز به **دفیبریلاتور** باشد.
ابلیشن (Ablation)
امروزه از روش **تخریب با استفاده از کاتتر** به طور گستردهای برای درمان انواع **تاکیکاردی** (ضربان سریع قلب) دهلیزی و بطنی استفاده میشود. در این روش، پزشک از نوعی انرژی (معمولا **امواج رادیویی** یا **کرایو**) برای **نابود کردن (تخریب) بافت غیرطبیعی قلب** که باعث ایجاد پیامهای الکتریکی اضافی میشود، استفاده مینماید.
این روش **میزان موفقیت بسیار بالایی** داشته و عوارض جانبی کمی دارد. در بیشتر افراد تاکیکاردی مداوا میشود و این افراد دیگر نیازی به استفاده از داروهای ضدآریتمی ندارند.
نحوه انجام ابلیشن:
پزشک یک یا چند برش کوچک در کشالهران و گردن ایجاد میکند. سپس کاتتر از طریق سرخرگها یا سیاهرگها به سمت قلب فرستاده میشود (با هدایت اشعه X). سپس ناحیه مشکلدار مشخص شده و کاتتر مخصوص تخریب، در آن محل قرار داده میشود و امواج رادیویی ارسال میشود.
عوارض ناشی از تخریب بافتی نادر میباشند، ولی احتمال **بلوک قلبی** (که نیازمند ضربانساز است) یا **خونریزی** وجود دارد. احتمال حمله قلبی، سکته مغزی یا مرگ بسیار کم میباشد.
ضربانسازها (پیس میکر)
ضربانساز، دستگاهی است که با استفاده از **نیروی باتری**، ریتم قلب شما را تنظیم میکند. بیشتر ضربانسازها در افرادی کار گذاشته میشوند که **گره سینوسی-دهلیزی** آنها بسیار آهسته کار میکند.
ضربانساز وسیلهای به اندازه یک **ساعت مچی مردانه** میباشد که دارای یک باتری و یک مولد الکترونیکی است. این دستگاه نه تنها باعث شروع فعالیت قلب میشود، بلکه با توجه به نوع فعالیت شما **سرعت تپش قلب** را نیز تنظیم مینماید.
انواع پیس میکر:
- **تک حفرهای**، **دو حفرهای** و **دو بطنی (CRT)** برای افراد مبتلا به نارسایی قلبی.
چگونه یک ضربانساز کاشته میشود؟
برای کاشتن تنها به **داروی خوابآور ملایم** و یک **بیحسی موضعی** در ناحیه فوقانی قفسه سینه نیاز است. عمل ظرف مدت **1 تا 2 ساعت** انجام میگیرد و عوارض جانبی آن بسیار نادر است.
زندگی با ضربانساز:
شما باید همیشه **کارت شناسایی** حاوی اطلاعات ضربانساز را همراه داشته باشید. ضربانساز از وقوع حمله قلبی جلوگیری نمیکند و لزوماً نیاز به مصرف داروهای قلبی را از بین نمیبرد.
دفیبریلاتورهای قلبی قابل کاشت (ICD)
ICD وسیلهای است که با باتری کار میکند و **اندکی بزرگتر از ضربانساز** میباشد. **همه ICD ها به عنوان ضربانساز نیز عمل میکنند.**
ICD ها در فردی به کار میروند که در معرض خطر ابتلا به ریتمهای **کشنده قلبی** مانند **تاکیکاردی یا فیبریلاسیون بطنی** میباشند.
شوک دفیبریله کننده:
ICD ها پیامهای الکتریکی پرانرژی (شوک) را به قلب وارد میکنند. این شوکها معمولاً به شکل **یک ضربه سریع یا لگدزدن در قفسه سینه** احساس میشود و در بسیاری از موارد **نجات بخش زندگی** میباشند.
ایمنی با ICD و پیس میکر (خطر تداخل):
- **خطر زیاد:** نباید از **MRI** استفاده نمود.
- **خطر متوسط:** تلفنهای موبایل، تخریب با امواج رادیویی، گرمادرمانی با موج کوتاه، **پرتودرمانی** و **سنگ شکنی** (ESWL) ممکن است دستگاه را تحت تاثیر قرار دهند.
- **بدون خطر:** وسایل الکتریکی منزل، تجهیزات دندانپزشکی، پرتوتابی تشخیصی (X-Ray).
**رانندگی با ICD:** توصیه میشود که از رانندگی خودداری کنید، زیرا ممکن است در حین تشخیص آریتمی دچار غش شوید.
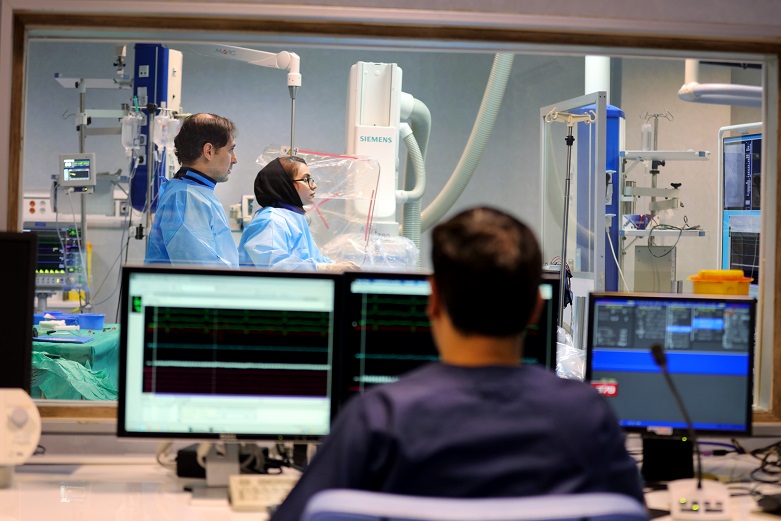
گالری تصاویر بخش الکتروفیزیولوژی
تصاویر زیر مربوط به بخش الکتروفیزیولوژی میباشد (لطفاً روی تصاویر کوچک کلیک کنید تا در اندازه بزرگ و با قابلیت پیمایش نمایش داده شوند):